FAQ よくある不安・質問
Q放射線治療はどのような位置づけの治療ですか?
放射線治療は、がん治療を支える代表的な治療法の一つです。
現在、がんの治療法として主に知られているのは、手術(外科的治療)、化学療法(抗がん剤)、放射線治療、免疫療法です。日本国内では従来、新たにがん治療を行う際に手術が選択されることが多い傾向がありましたが、近年は化学療法や放射線治療の技術が進歩し、がんの種類やステージ(病期)によっては、手術と並んで検討される治療法の一つとなっています。
また、がんの状態によっては単独の治療法だけでは治療方針に限界があることもあるため、手術、薬物療法、放射線治療、免疫療法などを適切に組み合わせ、必要に応じて緩和ケアも併用する「集学的治療」という考え方が広く用いられています。近年は、免疫療法と放射線治療を組み合わせた「免疫放射線治療」も注目されており、照射部位以外の腫瘍にも変化がみられる現象として、アブスコパル効果が報告されています。
Q放射線治療は痛みがありますか?
照射そのものに痛みは通常ありません。
ただし、副作用として、照射部位に応じて皮膚炎、倦怠感、口やのどの痛み、吐き気、下痢などがみられることがあります。症状の程度には個人差がありますので、ご不安なことがあればご相談ください。
Q放射線はがん細胞にどのように作用しますか?
放射線は、がん細胞のDNAに作用して増殖する力を弱めていきます。
放射線は目に見えず、照射中に痛みや痒みを感じることは通常ありませんが、体内の細胞レベルでは作用が起こっています。がん細胞に放射線が照射されるとDNAが切断され、それによってがん細胞は分裂・増殖する能力を失い、徐々に縮小していきます。
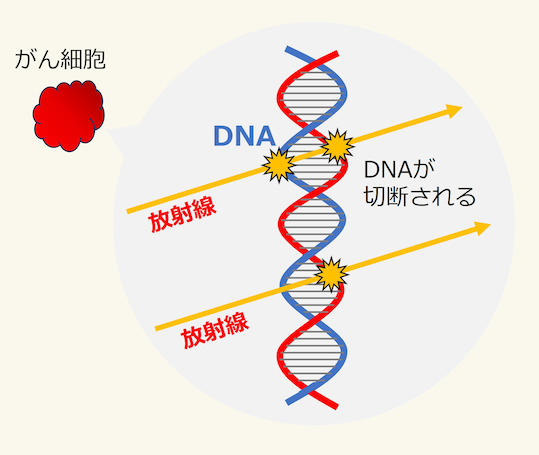
DNAの切断は周囲の正常細胞でも起こりますが、正常細胞はがん細胞よりも修復する力が高いとされています。放射線治療ではこうした差を踏まえ、一般的には放射線照射を複数回に分けて行います。これにより、周囲の正常細胞への影響に配慮しながら、がん細胞の制御に必要な線量を照射します。
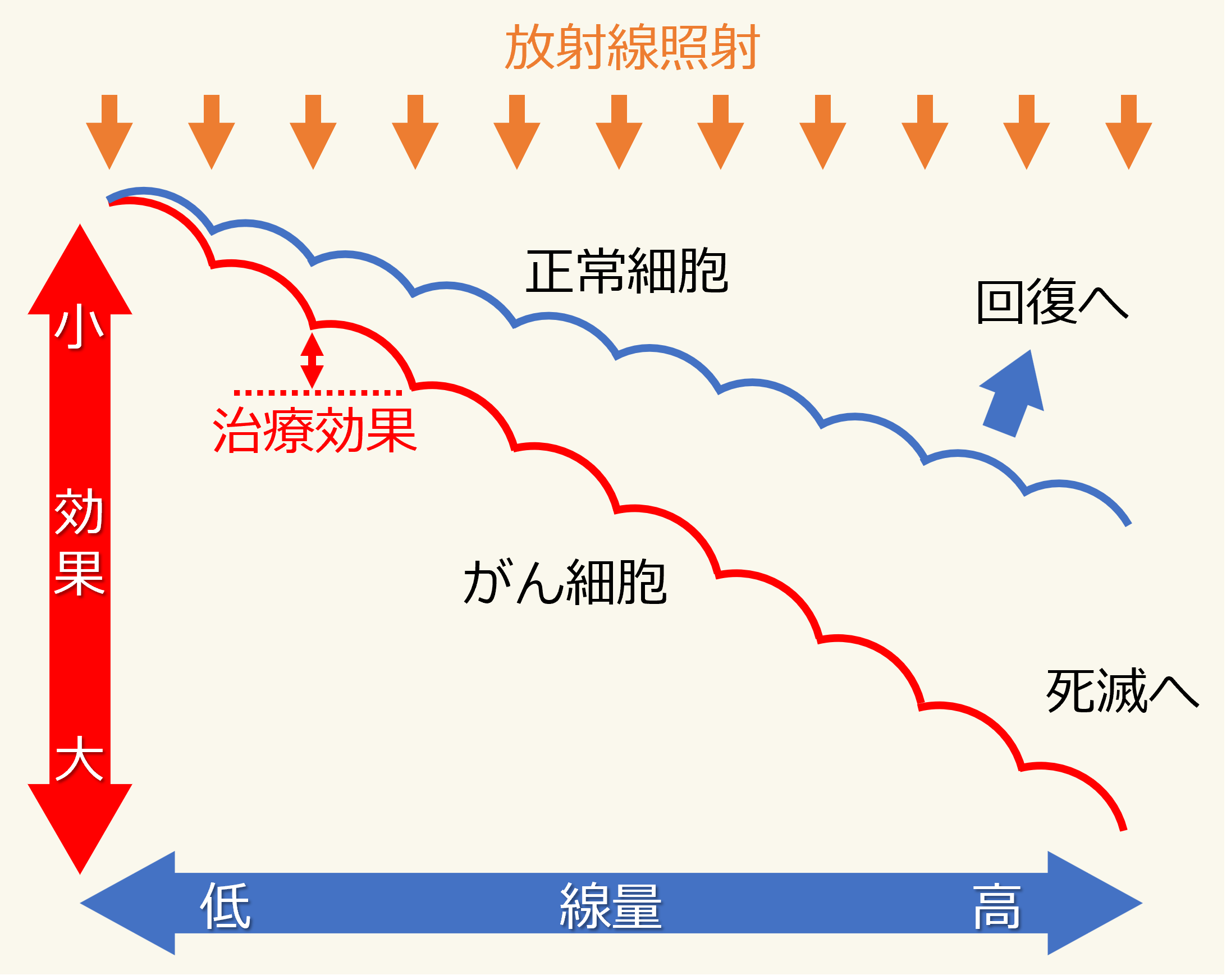
Q放射線治療を何回かに分けて行うのはなぜですか?
放射線治療は、何回かに分けて行うことで効果を高めやすくなります。
がん細胞は腫瘍内に作られた血管から酸素を取り込みますが、一部には十分に酸素が行き届かない低酸素領域があります。放射線は酸素が豊富な環境で高い細胞死滅効果を示すため、照射によってまず酸素濃度の高い領域の細胞から影響を受けていきます。放射線照射を複数回に分けて行うと、これまで低酸素だった領域にも次第に酸素が届くようになり、放射線が作用しやすい状態に変化します。この仕組みを再酸素化といい、分割照射を重ねることで腫瘍の縮小につながると考えられています。
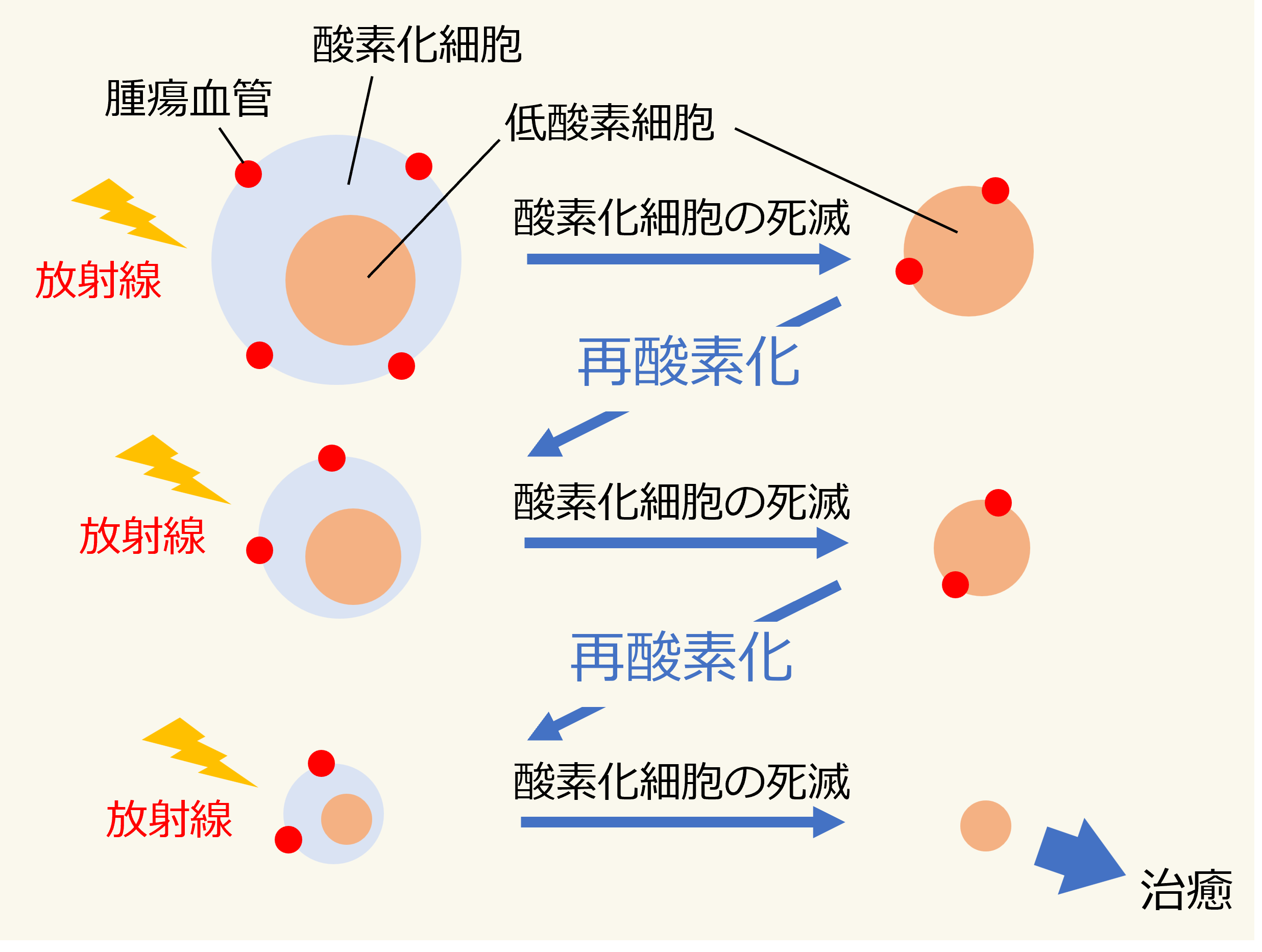
Q副作用にはどのようなものがありますか?
副作用の内容は、照射する部位や治療方法によって異なります。
代表的なものとして、照射部位の皮膚炎、倦怠感のほか、口やのどの痛み、口の渇き、飲み込みにくさ、咳、息切れ、軟便や下痢などがみられることがあります。多くは治療中から治療後しばらくの間にみられますが、治療後しばらくたってから現れる副作用もあります。副作用の種類や程度には個人差がありますので、治療前に予想される症状をご説明し、治療中も必要に応じて対応いたします。
Q治療期間はどのくらいですか?
治療期間は、病気の種類や照射方法によって異なります。
定位放射線治療(SBRT)では数日〜2週間程度、通常の分割照射では数週間にわたる場合があります。詳しくは診察時にご説明します。
Q仕事を続けながら通院できますか?
仕事や日常生活を続けながら通院治療を受ける方は多くおられます。
1回の照射は比較的短時間で終わることが多い一方、治療部位や体調、副作用の出方によってはご負担が大きくなることもあります。治療の進め方については、生活状況も踏まえてご相談いただけます。
Q費用はどのくらいかかりますか?
費用は、病気の種類や照射方法、回数などによって異なります。
保険診療として行う場合は健康保険が適用され、自己負担額は年齢や所得区分によっても変わります。おおよその費用については、診察時やお問い合わせの際にもご案内しておりますので、お気軽におたずねください。
